مقدمه
عفونتهای قارچی پوست از شایعترین مشکلات پوستی محسوب میشوند که میتوانند بخشهای مختلف بدن از جمله پوست، مو و ناخنها را درگیر کنند. این عفونتها که تحت عنوان کلی درماتوفیتوز یا تینهآ شناخته میشوند، توسط گروهی از قارچها ایجاد شده و اگرچه معمولاً خطرناک نیستند، اما به دلیل علائم آزاردهندهای مانند خارش و تغییرات ظاهری پوست، میتوانند کیفیت زندگی فرد را تحت تأثیر قرار دهند. درک صحیح از نشانهها، دلایل زمینهساز و روشهای تشخیص دقیق این عفونتها، گام اولیه و ضروری برای مدیریت مؤثر آنها است. این مقاله به صورت جامع و عمیق به بررسی ابعاد مختلف قارچ پوستی میپردازد.
علائم و نشانههای قارچ پوستی
تشخیص اولیه عفونتهای قارچی پوست اغلب بر پایه مشاهده علائم بالینی صورت میگیرد. این علائم بسته به نوع قارچ، ناحیه درگیر و همچنین واکنش سیستم ایمنی فرد متغیر است. با این حال، الگوهای خاصی وجود دارند که پزشک را به سمت تشخیص قارچ پوستی هدایت میکنند. آگاهی از این نشانهها به فرد کمک میکند تا در صورت مشاهده، برای ارزیابی دقیقتر به متخصص پوست مراجعه نماید. در ادامه، مهمترین تظاهرات بالینی عفونتهای قارچی پوست را به تفصیل بررسی میکنیم.
لکههای قرمز و حلقهای شکل
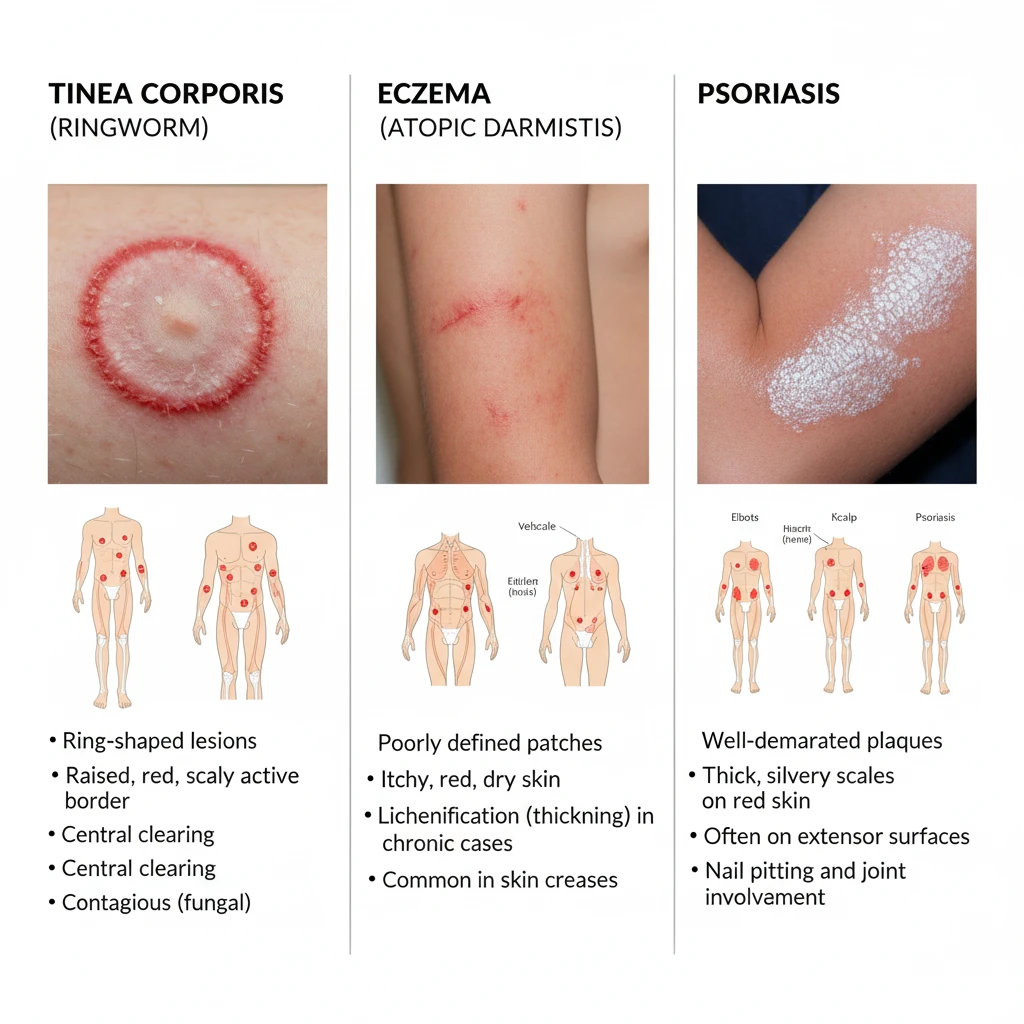
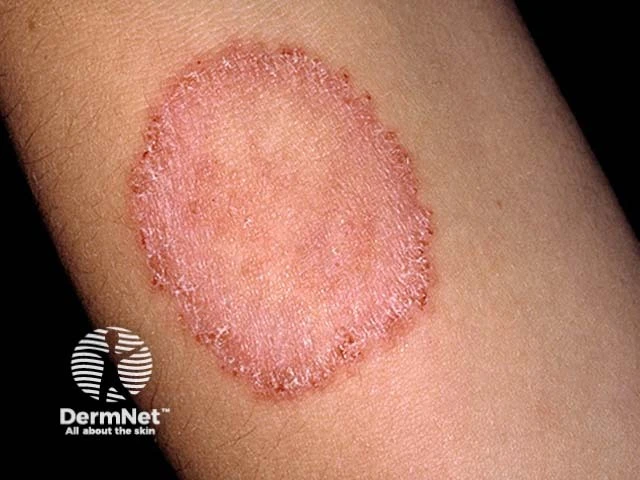
یکی از کلاسیکترین و شناختهشدهترین علائم قارچ پوستی، ظهور لکهها یا پلاکهای حلقهای شکل است. این لکهها معمولاً با مرز کاملاً مشخص و کمی برجسته از پوست سالم اطراف جدا میشوند. ویژگی بارز این حلقهها، فعال بودن لبههای آنها است؛ به این معنی که در حاشیه حلقه، علائم التهاب از قبیل قرمزی شدیدتر، وجود جوشهای ریز (پاپول) یا حتی تاولهای کوچک مشهود است. در مقابل، مرکز حلقه ممکن است به تدریج بهبود یابد و نمای پوست نسبتاً طبیعیتری پیدا کند که این پدیده منجر به ایجاد ظاهر “حلقه در داخل حلقه” میشود. این الگو به طور خاص در عفونتهایی مانند Tinea corporis (قارچ پوست بدن) دیده میشود. اندازه این حلقهها میتواند از چند میلیمتر تا چندین سانتیمتر متغیر باشد و با گذشت زمان در صورت عدم درمان، امکان گسترش و بزرگتر شدن آنها وجود دارد.
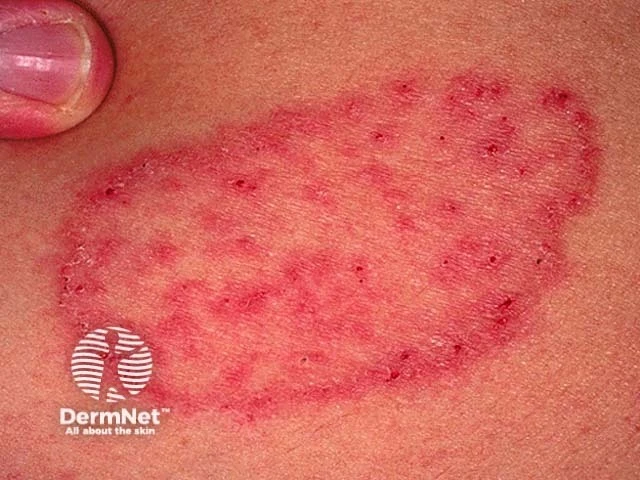
دلیل ایجاد این الگوی حلقهای، نحوه رشد و گسترش قارچ در لایههای پوست است. قارچهای درماتوفیت از کراتین پوست به عنوان ماده مغذی استفاده میکنند. آنها از نقطه اولیه عفونت شروع به رشد به سمت بیرون میکنند. در حاشیه پیشروی قارچ، واکنش التهابی بدن شدیدترین حالت خود را دارد که منجر به قرمزی و برجستگی لبه میشود. از طرفی، در نواحی مرکزی که مدتی از شروع عفونت در آنها گذشته، ممکن است التهاب فروکش کند، اگرچه قارچ میتواند در آن نواحی نیز همچنان به صورت غیرفعال وجود داشته باشد. تشخیص افتراقی این لکههای حلقهای با بیماریهایی مانند اگزما، پسوریازیس یا حتی گاهی لوپوس پوستی دارای اهمیت بسیاری است، چرا که درمان هر یک کاملاً متفاوت خواهد بود.
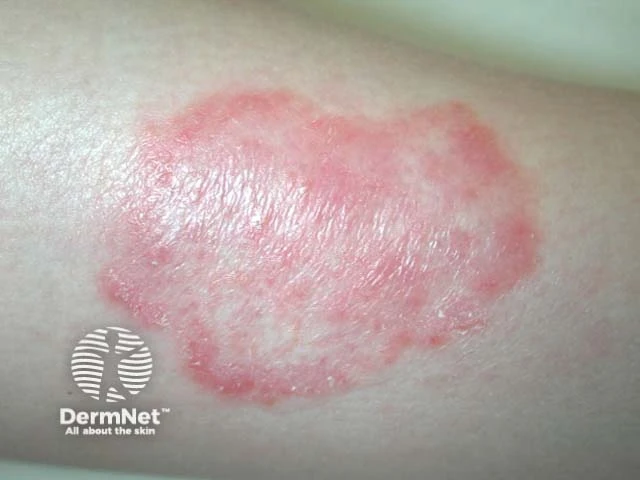
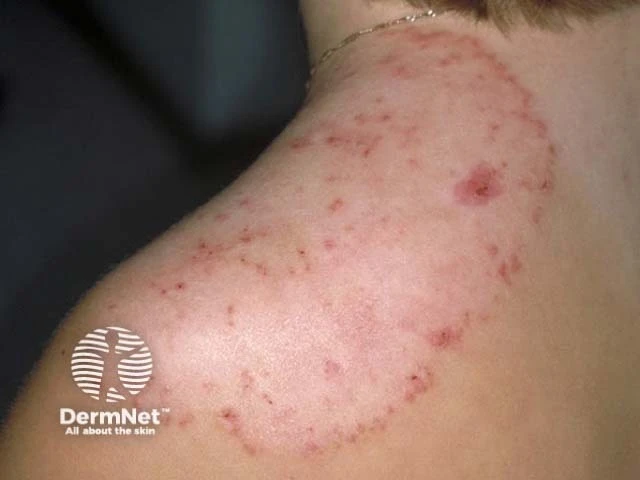
خارش شدید و پوستهریزی
خارش از شایعترین و آزاردهندهترین علائمی است که بیماران مبتلا به قارچ پوستی از آن شکایت میکنند. این خارش میتواند از خفیف تا بسیار شدید متغیر باشد و در بسیاری از موارد، بهخصوص در شب یا هنگام تعریق، تشدید میشود. خاراندن مداوم ناحیه درگیر نهتنها باعث تسکین موقت و ناکافی میشود، بلکه میتواند منجر به عوارض ثانویه جدی مانند ضخیمشدن پوست (لیکنیفیکاسیون)، ایجاد زخم و افزایش خطر عفونتهای باکتریالی شود. دلیل ایجاد خارش، پاسخ سیستم ایمنی بدن به حضور قارچ و متابولیتهای ناشی از فعالیت آن در پوست است که باعث تحریک اعصاب حسی میگردد.
پوستهریزی یا اسکوام نیز یکی از یافتههای ثابت در اکثر عفونتهای قارچی پوست محسوب میشود. این پوستهها معمولاً ظاهری خشک، سفید یا نقرهای رنگ دارند و به راحتی از سطح پوست جدا میشوند. در برخی از انواع قارچ پوستی، مانند Tinea pedis (پای ورزشکاران)، پوستهریزی میتواند بین انگشتان پا یا در کف پا به صورت گسترده دیده شود. در Tinea capitis (قارچ سر) نیز پوستهریزی شدید شبیه به شوره سر ولی معمولاً با علائم دیگری مانند شکستگی موها همراه است. میزان و نوع پوستهریزی میتواند به پزشک در تشخیص نوع قارچ کمک کند. برای مثال، پوستهریزی ظریف و مشابه آرد ممکن است نشاندهنده یک نوع خاص از عفونت باشد، در حالی که پوستههای ضخیمتر میتوانند حاکی از عفونت مزمن یا واکنش التهابی شدیدتر باشند.
تغییرات در ناخنها و موها
قارچها میتوانند علاوه بر پوست صاف، ساختارهای کراتینی مانند ناخنها و موها را نیز مورد حمله قرار دهند. عفونت ناخن که اونیکومایکوزیس نام دارد، میتواند ناخنهای دست و پا را درگیر کند، اما شیوع آن در ناخنهای پا به مراتب بیشتر است. علائم قارچ ناخن بسیار متنوع است اما به طور کلی میتوان آن را به چند شکل اصلی دستهبندی کرد: نوع دیستال سابونگوال که شایعترین شکل است و از لبه آزاد ناخن شروع میشود و به سمت ریشه پیشروی میکند. در این حالت ناخن تغییر رنگ داده (زرد، قهوهای یا سفید کدر میشود)، ضخیم شده و از بستر ناخن جدا میگردد. زیر ناخن نیز مواد شاخی و پوستهمانند جمع میشود. نوع سطحی سفید که در آن لکههای سفید رنگ روی سطح صفحه ناخن ظاهر میشوند. در موارد پیشرفته، کل ناخن ممکن است نرم، خرد شده و به طور کامل از بین برود.
در مورد موها، عفونت قارچی که به فولیکول مو حمله کند میتواند منجر به تینهآ کپیتیس (عفونت پوست سر) شود. این حالت در کودکان شایعتر است. قارچ میتواند باعث شکنندگی موها شود، به طوری که موها در نزدیکی سطح پوست break شده و به صورت نقطههای سیاه دیده شوند (Black dot tinea capitis). در انواع دیگر، موها از فولیکول شکسته میشوند. علاوه بر این، ممکن است نواحی طاسِ پوستهدار، وجود جوشهای چرکی در محل فولیکولهای مو (کریون) و حتی ایجاد تودههای التهابی دردناک به نام کریون مشاهده گردد. عفونت پوست سر میتواند گاهی باعث ایجاد اسکار و ریزش موی دائمی شود، بنابراین تشخیص و درمان به موقع آن از اهمیت ویژهای برخوردار است.
تفاوت با سایر بیماریهای پوستی
تشخیص افتراقی صحیح قارچ پوستی از سایر بیماریهایی که علائم مشابهی ایجاد میکنند، یک چالش بالینی مهم است. اشتباه گرفتن این عفونت با بیماریهای دیگر میتواند منجر به درمان نامناسب و طولانیشدن روند بهبودی شود. برای مثال، درماتیت آتوپیک یا اگزما نیز با خارش و پوستهریزی همراه است، اما الگوی توزیع آن معمولاً متفاوت است (مثلاً در چینهای آرنج و زانو) و لکههای آن مرز مشخص و برجستهای مانند قارچ ندارند. همچنین، اگزما اغلب سابقه شخصی یا خانوادگی حساسیت دارد. بیماری پسوریازیس نیز با پلاکهای قرمز و پوستهدار همراه است، اما پوستههای آن معمولاً نقرهای رنگ و بسیار ضخیمتر هستند و خونریزی نقطهای در صورت کندن پوستهها (علامت آوسپیتز) دیده میشود. علاوه بر این، در پسوریازیس، ناخنها ممکن است دارای فرورفتگیهای ریز (Pitting) و تغییر رنگ روغنی (Oil spotting) باشند که با تغییرات قارچ ناخن متفاوت است. در کودکان نیز ممکن است علایم قارچ پوستی متفاوت باشد(مقاله ی کامل آیویدیا در مورد قارچ پوستی در کودکان را بخوانید)
بیماری دیگری که گاهی با قارچ پوستی اشتباه گرفته میشود، پیتریازیس روزهآ است. این بیماری نیز با ایجاد لکههای متعدد صورتی یا قهوهای کمرنگ همراه با پوستهریزی ظریف در تنه مشخص میشود. با این حال، الگوی لکهها اغلب به صورت درخت کریسمس است و یک لکه اولیه بزرگتر به نام “Herald patch” قبل از سایر لکهها ظاهر میگردد. بیماریهای خودایمنی مانند لوپوس اریتماتوز دیسکوئید نیز میتوانند لکههای دیسکی شکل ایجاد کنند که ممکن است شبیه قارچ به نظر برسند، اما این لکهها معمولاً با آتروفی (نازکشدن پوست) و تغییر رنگ دائمی (هایپرپیگمانتاسیون یا هیپوپیگمانتاسیون) پس از بهبودی همراه هستند. در نهایت، عفونتهای باکتریایی مانند impetigo نیز میتوانند باعث ایجاد ضایعات پوستی شوند، اما معمولاً با دلمههای عسلی رنگ و ترشح چرکی مشخص میگردند. این تفاوتها بر لزوم معاینه دقیق توسط پزشک و استفاده از روشهای تشخیصی تکمیلی تأکید میکنند.
علل و عوامل ایجادکننده قارچ پوستی
برای درک عمیق پدیده قارچ پوستی، باید به سراغ عوامل ایجادکننده آن رفت. این عفونتها توسط گروه خاصی از قارچها به نام درماتوفیتها ایجاد میشوند که توانایی منحصر به فردی در استفاده از کراتین به عنوان منبع تغذیه دارند. کراتین پروتئینی سخت و فیبری است که عنصر اصلی لایه شاخی پوست، مو و ناخنها محسوب میشود. حضور این قارچها به تنهایی برای ایجاد بیماری کافی نیست، بلکه تعامل بین پاتوژن، میزبان و محیط است که نهایتاً منجر به بروز عفونت میشود. عواملی مانند سیستم ایمنی فرد، رطوبت، دما و نحوه مواجهه با قارچ، همگی در شروع و شدت بیماری نقش تعیینکنندهای ایفا میکنند. در این بخش، به تحلیل جامع علل و فاکتورهای مستعدکننده ابتلا به درماتوفیتوز میپردازیم.
انواع قارچهای درماتوفیت
درماتوفیتها را میتوان بر اساس منبع طبیعی یا مخزن اصلی آنها به سه دسته بزرگ تقسیمبندی کرد: ژئوفیل (خاکزی)، زئوفیل (حیواندوست) و آنتروپوفیل (انساندوست). این تقسیمبندی از نظر اپیدمیولوژی و راههای انتقال بیماری دارای اهمیت فراوان است. قارچهای ژئوفیل، به طور طبیعی در خاک زندگی میکنند و از کراتین موجود در بقایای جانداران تغذیه میکنند. انسانها معمولاً از طریق تماس مستقیم با خاک آلوده (مثلاً در هنگام باغبانی یا کشاورزی بدون دستکش) به این قارچها مبتلا میشوند. Microsporum gypseum نمونهای از قارچهای ژئوفیل است که میتواند باعث عفونتهای پوستی شود. عفونتهای ناشی از این گروه معمولاً التهاب بیشتری ایجاد میکنند، چرا که سیستم ایمنی انسان با این قارچها که به طور معمول پاتوژن انسانی نیستند، آشنایی کمتری دارد.
قارچهای زئوفیل، انگل طبیعی پوست حیوانات اهلی و وحشی هستند. گونههای مختلفی مانند Microsporum canis (مخزن اصلی: گربه و سگ) یا Trichophyton verrucosum (مخزن اصلی: گاو) در این دسته قرار میگیرند. انتقال به انسان از طریق تماس مستقیم با حیوان آلوده یا وسایل آلوده به پوست و موی آن صورت میپذیرد. عفونتهای ناشی از قارچهای زئوفیل نیز اغلب با واکنش التهابی شدید همراه هستند. در نهایت، قارچهای آنتروپوفیل، مخزن اصلی خود را در انسانهای آلوده دارند و انتقال آنها عمدتاً از طریق تماس مستقیم انسان به انسان یا استفاده مشترک از حوله، لباس، کفش و وسایل آرایشی آلوده اتفاق میافتد. Trichophyton rubrum و Trichophyton interdigitale از شایعترین عوامل قارچ پوستی در سراسر جهان هستند که متعلق به این گروه میباشند. این قارچها به خوبی با زندگی روی بدن انسان سازگار شدهاند و اغلب باعث عفونتهای مزمن و عودکننده میشوند.
عوامل خطر مانند رطوبت و تعریق
محیط گرم و مرطوب، بهشت قارچهای درماتوفیت محسوب میشود. رطوبت نه تنها به رشد و تکثیر سریعتر قارچ کمک میکند، بلکه با نرم کردن لایه شاخی پوست، نفوذ قارچ به درون بافت را تسهیل مینماید. به همین دلیل است که عفونتهای قارچی در نواحی از بدن که به طور طبیعی مرطوب هستند یا به دلیل پوشش، تعریق در آنها محبوس میشود، شیوع بسیار بیشتری دارند. نواحی بین انگشتان پا، کشاله ران، زیر بغل و زیر پستان در زنان نمونههای بارزی از این موارد هستند. افرادی که به دلایل شغلی یا ورزشی، مدت زمان طولانی را با کفشهای بسته و کمنفس میگذرانند، به طور قابل توجهی مستعد ابتلا به Tinea pedis (پای ورزشکاران) هستند. تعریق زیاد یا هیپرهیدروز نیز یک فاکتور خطر مستقل و مهم به شمار میآید.
علاوه بر رطوبت موضعی، عوامل سیستمیک و سبک زندگی نیز میتوانند زمینه را برای ابتلا به قارچ پوستی مساعد کنند. سیستم ایمنی نقش کلیدی در دفاع در برابر عفونتهای قارچی ایفا میکند. بنابراین، شرایطی که منجر به تضعیف ایمنی میشوند، مانند دیابت کنترلنشده، اچآیوی/ایدز، مصرف طولانیمدت کورتیکواستروئیدها یا داروهای سرکوبگر ایمنی پس از پیوند عضو، خطر ابتلا به عفونتهای قارچی را افزایش داده و میتوانند باعث بروز formas شدید و گسترده بیماری شوند. سن نیز یک فاکتور مؤثر است؛ برای مثال، عفونت پوست سر (Tinea capitis) عمدتاً در کودکان قبل از بلوغ دیده میشود، احتمالاً به دلیل ترکیب متفاوت چربی پوست سر. چاقی نیز با ایجاد چینهای پوستی بیشتر و عمیقتر، محیطی ایدهآل برای رشد قارچ فراهم میآورد.
انتقال از انسان، حیوان یا محیط
مسیرهای انتقال عفونتهای قارچی پوست به طور مستقیم با طبقهبندی قارچها (ژئوفیل، زئوفیل، آنتروپوفیل) در ارتباط است. در انتقال انسان به انسان، که معمولاً توسط قارچهای آنتروپوفیل صورت میگیرد، تماس مستقیم پوست با پوست فرد آلوده شایعترین راه است. این نوع انتقال میتواند در بین اعضای خانواده، در مهدکودکها، مدارس یا سالنهای ورزشی رخ دهد. با این حال، انتقال غیرمستقیم نیز نقش بسیار مهمی ایفا میکند. قارچها میتوانند برای هفتهها یا حتی ماهها در سلولهای مرده پوست، مو و ناخنهای ریخته شده زنده بمانند. بنابراین، استفاده مشترک از وسایل شخصی مانند حوله، لباس، کفش، کلاه، شانه، برس مو و حتی ملحفه میتواند به عنوان وسیلهای برای انتشار عفونت عمل کند.
انتقال از حیوان به انسان، عمدتاً مربوط به قارچهای زئوفیل است. حیوانات خانگی به ویژه بچه گربهها و سگها میتوانند ناقل قارچهایی مانند Microsporum canis باشند، حتی ممکن است خود حیوان علائم واضحی نشان ندهد و تنها دارای نواحی کوچکی از ریزش مو باشد. دامهای اهلی مانند گاو، اسب و گوسفند نیز منابع شناختهشدهای هستند. افرادی که با این حیوانات کار میکنند (دامپزشکان، دامداران) در معرض خطر بیشتری قرار دارند. در نهایت، انتقال از محیط نیز امکانپذیر است. تماس مستقیم با خاک آلوده به قارچهای ژئوفیل، به عنوان مثال در حین فعالیتهای باغبانی، کشاورزی یا کارهای ساختمانی، میتواند منجر به عفونت شود. در این موارد، وجود زخم یا abrasion در پوست، ورود قارچ را بسیار آسانتر میکند. درک دقیق راههای انتقال برای طراحی راهبردهای مؤثر جهت قطع زنجیره عفونت حائز اهمیت است.
تشخیص آزمایشگاهی و بالینی
با وجودی که علائم بالینی اغلب جهتدهنده هستند، اما تشخیص قطعی قارچ پوستی معمولاً نیاز به تأیید آزمایشگاهی دارد. این امر به خصوص در مواردی که علائم غیراختصاصی هستند، بیماری به درمان اولیه پاسخ نمیدهد یا نیاز به تشخیص افتراقی با سایر بیماریهای پوستی وجود دارد، از اهمیت حیاتی برخوردار است. اولین و سریعترین روش تشخیصی که اغلب در مطب متخصص پوست انجام میشود، آزمایش هیدروکسید پتاسیم یا KOH است. در این روش، نمونهای از پوستههای پوست، مو یا تراشههای ناخن گرفته شده و در محلولی از هیدروکسید پتاسیم قرار داده میشود. این ماده، سلولهای انسانی را حل میکند اما ساختارهای قارچی را دستنخورده باقی میگذارد. سپس نمونه زیر میکروسکوپ بررسی میشود و در صورت مثبت بودن، هیفهای قارچی (ریسههای منشعب) و گاهی هاگها (اسپور) قابل مشاهده خواهند بود. این روش ارزان و سریع است، اما تا حدی به مهارت فرد بررسیکننده بستگی دارد.
مهمترین و دقیقترین روش تشخیصی، کشت قارچ است. در این روش، نمونه برداشته شده از بیمار بر روی محیط کشت مغذی مخصوص قارچها (مانند سابورو دکستروز آگار) کشت داده میشود. این محیط اغلب حاوی آنتیبیوتیکهایی برای جلوگیری از رشد باکتریها است. سپس ظرف کشت به مدت چند هفته در دمای مناسب انکوبه میشود. مزیت بزرگ کشت، امکان شناسایی دقیق genus و species قارچ عامل بیماری است. این اطلاعات میتواند از نظر اپیدمیولوژی (مثلاً تعیین منبع عفونت) و حتی در انتخاب نوع درمان (چرا که برخی قارچها به داروهای خاصی حساسیت بیشتری دارند) بسیار ارزشمند باشد. البته معایب کشت، زمانبر بودن آن (۲ تا ۴ هفته) و احتمال منفی کاذب است. در برخی موارد خاص، مانند عفونتهای عمیق یا when biopsy is indicated، نمونهبرداری از پوست (بیوپسی) و بررسی بافتشناسی آن میتواند مورد استفاده قرار گیرد. در این روش، pathologist به دنبال هیفهای قارچی در داخل لایههای پوست میگردد. تلفیق یافتههای معاینه بالینی با نتایج آزمایشگاهی، دقیقترین روش برای تشخیص قطعی قارچ پوستی به شمار میرود.
تشخیص قارچ پوستی از روی عکس ( هوش مصنوعی آیویدیا)
تشخیص قارچ پوستی همواره یکی از چالشهای مهم در پوست بوده است؛ زیرا بسیاری از عفونتهای قارچی از نظر ظاهری شباهت زیادی به اگزما، پسوریازیس، درماتیت تماسی یا حتی برخی عفونتهای باکتریایی دارند. خطای تشخیصی در این حوزه میتواند منجر به درمان نادرست، طولانی شدن بیماری و حتی مقاوم شدن قارچها به داروهای ضدقارچ شود. در این میان، استفاده از مدلهای هوش مصنوعی پیشرفته مانند مدل تشخیصی آیویدیا رویکردی نوین و دقیق برای شناسایی قارچهای پوستی فراهم کرده است.
مدل هوش مصنوعی آیویدیا بر پایه یادگیری عمیق (Deep Learning) و بینایی ماشین (Computer Vision) طراحی شده و با تحلیل تصاویر پوستی، الگوهای ظریف و غیرقابل تشخیص برای چشم انسان را شناسایی میکند. این مدل با استفاده از هزاران تصویر بالینی تأییدشده توسط متخصصان پوست آموزش دیده است؛ تصاویری که انواع مختلف قارچهای پوستی از جمله تینهآ کورپوریس، تینهآ پدیس، کاندیدیازیس پوستی و عفونتهای مخمری را پوشش میدهند. نتیجه این آموزش گسترده، افزایش دقت تشخیص و کاهش خطای انسانی در مراحل اولیه بیماری است.
یکی از مزیتهای کلیدی آیویدیا، تشخیص سریع و غیرتهاجمی قارچ پوستی است. برخلاف روشهای سنتی مانند آزمایش KOH، کشت قارچی یا بیوپسی که زمانبر بوده و نیاز به تجهیزات آزمایشگاهی دارند، مدل آیویدیا میتواند تنها با یک تصویر باکیفیت از ضایعه پوستی، احتمال ابتلا به عفونت قارچی را ارزیابی کند. این موضوع بهویژه در مناطق کمبرخوردار یا شرایطی که دسترسی فوری به متخصص پوست وجود ندارد، اهمیت بالایی دارد.
علاوه بر سرعت، آیویدیا نقش مهمی در تفکیک قارچ پوستی از بیماریهای مشابه ایفا میکند. بسیاری از بیماران ماهها با تشخیص اشتباه تحت درمان کورتونی قرار میگیرند که نهتنها قارچ را درمان نمیکند، بلکه باعث گسترش آن میشود. مدل هوش مصنوعی با تحلیل الگوهای توزیع ضایعه، حاشیهها، پوستهریزی و تغییر رنگ پوست، میتواند احتمال قارچی بودن ضایعه را با دقت بالاتری مطرح کند و مسیر درمان صحیح را پیشنهاد دهد.
از منظر بالینی، آیویدیا یک ابزار جایگزین پزشک نیست، بلکه دستیار هوشمند تشخیصی محسوب میشود. این مدل به پزشکان کمک میکند تصمیمگیری سریعتر و آگاهانهتری داشته باشند و به بیماران نیز آگاهی اولیه میدهد تا در زمان مناسب به متخصص مراجعه کنند. ترکیب دانش پزشکی با هوش مصنوعی در آیویدیا، گامی مؤثر بهسوی تشخیص دقیقتر، درمان هدفمندتر و کاهش عوارض ناشی از تأخیر یا خطای تشخیص قارچهای پوستی است. اطلاعات کامل درباره ی مدل هوش مصنوعی آیویدیا